
Болката в коляното е една от най-честите причини за посещение при ортопед травматолог (повече от 50% от общия брой посещения). В тази статия ще анализираме възможните причини за болка и дисфункция на колянната става при млади и възрастни пациенти, съвременни методи за диагностика и лечение.
Да започнем с анатомията. Колянната става се образува от бедрената кост и пищяла, пателата. Основните връзки, които изграждат коляното, са предните и задните кръстни връзки, които са отговорни за стабилността на колянната става в предно-задна посока, и страничните връзки (вътрешни и външни), които отговарят за страничната стабилност. Има и два вътреставни хрущяла – менискуси. Те изпълняват амортисьорна функция, увеличават контактната площ на ставните повърхности на костите и стабилизират ставата.
Колянната става е заобиколена от много мускули, техните точки на закрепване също могат да бъдат източник на болка. В близост до точките на закрепване на мускулите има ставни торбички, които могат да се възпалят и също да причинят дискомфорт.
Обикновено могат да се разграничат 3 вида болка в коляното:
- възпалителен,
- натоварване,
- невралгия.
Правилната диагноза ще ви позволи да се свържете с правилния специалист: травматолог-ортопед, ревматолог или невролог.
Болка при натоварване
Този вид заболяване, както подсказва името, смущава пациента по време на усилие (например: ходене, бягане, клякане, определени движения в колянната става и др. ). В състояние на покой и почивка пациентът няма почти от какво да се тревожи. Обикновено можете ясно да кажете къде точно ви притеснява и с какви конкретни движения или можете да посочите времето на натоварването, след което се появява неприятно усещане (например пациентът казва: „Започва да боли под капачката на коляното след Бягам 10 минути").
Какви патологии могат да причинят стресова болка? На първо място, наранявания на коляното като:
- нараняване,
- фрактура,
- пълно или частично увреждане на връзките,
- тендинит и разкъсвания на сухожилията,
- нараняване на мениска.
Увреждането на някоя от структурите може да причини кървене в ставната кухина, след това тя набъбва, увеличава се по размер и болката в коляното се увеличава. По кожата може да се появи хематом. Обикновено дискомфортът по време на тренировка след увреждане се появява веднага или през първите часове.
При болка след нараняване, първа помощ е локална настинка, ако има рана по кожата, стерилна превръзка. Коляното може да се фиксира с еластична превръзка, също така е желателно да се намали натоварването на болната става. Можете да вземете анестетик от групата на нестероидните противовъзпалителни средства или да използвате лекарството под формата на гел или мехлем локално. Необходима е консултация с травматолог. Лекарят преглежда коляното, провежда специално тестване на движенията, внимателно събира анамнеза (кога е настъпило нараняването, какъв механизъм на нараняване, локализация на болката, как пациентът е лекуван самостоятелно). Могат да бъдат предписани изследвания за изключване на костни фрактури (рентгенова снимка), увреждане на менискусите, връзките, мускулите (ЯМР или ултразвук на ставата). Някои наранявания изискват хирургично лечение.
В случай на стресова болка без никаква травма (усещането възникна известно време след натоварването или без видима причина), по-добре е да не предприемате самостоятелни действия, а незабавно да се консултирате с ортопед-травматолог. Допустимо е да фиксирате това място с еластична превръзка или фиксатор, временно да ограничите натоварването.
Много често при такава болка пациентът прави рентгенова снимка, вижда в описанието „артроза" и започва самолечение, като намалява стреса, приема хондропротектори, а понякога лекар или приятел съветва незабавно да се направи „блокада" - вътреставно инжектиране за облекчаване на болката. Не е точно правилната тактика. Нека го разберем.
Както бе споменато по-горе, причините за болка в коляното могат да бъдат много. Артрозата е естествен процес на постепенно стареене на ставата, този процес протича при всеки с по-голяма или по-малка скорост. Най-често първоначалните артрозни промени (локално изтъняване на хрущялната тъкан, леко стесняване на ставното пространство, остеофити по ръбовете на костите) изобщо не причиняват болка.
Основното правило е, че ние не третираме образа, а пациента! Ако вземем 100 души без оплаквания от различна възраст и направим рентгенови снимки на коленните им стави, със сигурност ще открием артрозни промени при много. Но на тези хора не им пука. Не винаги промените в снимките са причина за болка. В крайна сметка рентгеновите лъчи ни показват само състоянието на костите, но не можем да оценим меките тъкани: мускули, връзки, менискуси и т. н.
Артроза на колянната става (гонартроза)
Как да разпознаем артрозата?
Тази диагноза ще даде болка пропорционално на продължителността на натоварването: колкото по-дълго натоварването (например ходене), толкова повече "боли" коляното. В по-късните етапи може да има ограничение на амплитудата на флексия и екстензия в ставата. Често няма конкретна локализация, усеща се цялата колянна става и това усещане може да се даде на мускулите на подбедрицата или бедрото, на тазобедрената става. Болка може да се появи по задната повърхност на ставата поради голяма киста на Бейкър, която е чест спътник на артрозата. Най-често гонартрозата тревожи хора на възраст над 50-60 години и точно заключение се прави въз основа на изображения, естеството на болката, изследване и изключване на други причини за болка.
Консервативното лечение е да се запази текущото състояние на ставата, целта е да се предотврати прогресирането на измененията и да се облекчи болката. Важно е да се разбере, че няма да има обратно развитие на артрозата и коленете няма да станат „като нови".
Необходимо е да се намали теглото със затлъстяване, трябва да се предписват упражнения за мускули. Важно е да се разбере, че основното хранене на ставния хрущял се осъществява от ставната течност и физическата активност е необходима за редовното му обновяване. Следователно ограничаването на натоварването при артроза е непрактично. Разбира се, никакво упражнение не може да се извършва чрез болка.
За облекчаване на болката се предписват противовъзпалителни лекарства, използва се физиотерапия (например високоинтензивна лазерна терапия, високоинтензивна магнитна терапия, терапия с ударни вълни), богата на тромбоцити плазма (PRP-терапия), понякога е препоръчително да се използвайте препарати с хиалуронова киселина под формата на вътреставни инжекции. Понякога могат да се предписват хондропротектори за поддържане на хрущялната тъкан. Някои проучвания показват, че дългосрочната употреба на тези лекарства може да има ефект върху намаляването на болката в коляното. Но е важно да се разбере, че тези лекарства са само спомагателен компонент на лечението. И все пак основният акцент трябва да бъде върху упражненията и загубата на тегло, това дава най-добър ефект. Упражненията могат да се извършват със специалист по рехабилитация или самостоятелно според указанията на лекар.
При артроза от 3-4 степен, със силна болка в ставата, която не се облекчава с никакви методи на консервативно лечение, както и значително ограничаване на движенията, се препоръчва оперативно лечение - частична или тотална артропластика на коляното или варианти за коригираща остеотомия. Важно е да се разбере необходимостта от следоперативна рехабилитация - крайният резултат често зависи от този етап.
Увреждане на меките тъкани на ставите
Ако млад пациент, който спортува и води активен начин на живот, развие болка в коляното по време на натоварване, тогава, разбира се, първо трябва да мислите не за артроза, а за всякакви патологии в меките тъкани. Младите пациенти често нараняват менискусите; при спортни наранявания често се случва разкъсване на лигаментния апарат и дори мускулите. Увреждането на описаните по-горе структури може да бъде открито, когато лекарят извършва специални тестове по време на преглед; за потвърждаване на диагнозата се предписва локален ултразвук или ЯМР. Може да се нарани ставният хрущял на пателата или бедрената кост и пищяла. ЯМР е единственият начин за откриване на такива лезии.
Консервативната терапия се състои в носене на скоба на колянната става, болкоуспокояващи и деконгестантни физиотерапевтични процедури и прием на лекарства. Избират се допълнителни упражнения.
При значителни наранявания, които са придружени от нестабилност на ставата, блокиращи движения, може да се наложи хирургично лечение: шев или частична резекция (отстраняване на част) на менискуса, понякога е необходимо да се отстрани целият менискус. Когато връзките са повредени, понякога се извършва пластична хирургия на лигаменти.
При увреждане на хрущяла решението за избор на консервативно или хирургично лечение се решава индивидуално, зависи от степента на увреждането и оплакванията на пациента.
мускулен тендинит
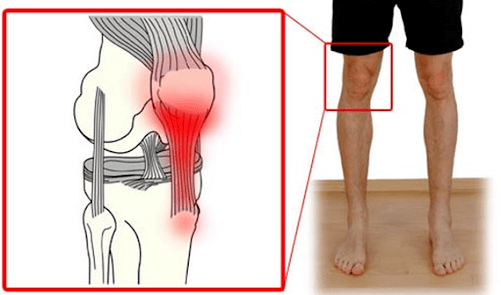
Една от честите причини за заболявания е мускулното претоварване. Появява се болка в мястото на закрепване на мускула, възпаление в сухожилието, което се нарича тендинит. Най-честите локализации на тендинит са сухожилието на квадрицепса на бедрената кост, собствения пателарен лигамент, синдрома на илиотибиалния тракт (това е страничният мускул на бедрото с дълго сухожилие, което се простира от илиума до точката на вмъкване на пищяла), тендинит или бурсит на сухожилията на "пачи крак" - така нареченият комплекс от сухожилия на задната мускулна група на бедрото по вътрешната повърхност на колянната става.
При тендинит на сухожилието на четириглавия бедрен мускул болката се локализира ясно над пателата, възниква при напрежение и разтягане на четириглавия мускул, често смущава при изкачване по стълбите, клякания.
Тендинитът на пателарния лигамент („коляното на скачача", „коляното на бегача") се проявява с болка под пателата, обикновено или в точката на прикрепване към пищяла, или към пателата, и може да се усети навсякъде.
При синдрома на илиотибиалния тракт болката се локализира по страничната повърхност на колянната става и бедрото.
За откриване на тендинит понякога е достатъчно компетентен преглед и изследване на пациента. Ултразвукът може да покаже локално удебеляване или подуване на сухожилията в мястото на прикрепване към костта и може да се открие възпалителен излив. ЯМР показва подобни промени.
В този случай предимството на ултразвука е възможността за оценка на двете стави наведнъж, за сравняване на показателите с противоположната здрава страна.
Най-често тендинитът може да се излекува със специално подбрани упражнения, може да се използва терапия с ударни вълни. Понякога добър ефект при хроничен тендинит дават локални инжекции на богата на тромбоцити плазма (PRP терапия) или колагенови препарати.
Възпалителна болка
Вторият вид болка в коляното е възпалителна болка. Такъв синдром често не е свързан със стрес и може да се прояви в покой, да безпокои пациента през нощта или сутринта. Характерни оплаквания са скованост в ставите, обикновено в ранните часове е необходимо да се „разпръсне", за да се премахне болезнеността и сковаността в ставите. При усилие възпалителната болка често изчезва.
Възпалението може да бъде причинено от автоимунни ревматологични заболявания, когато имунната система работи прекомерно и се произвеждат антитела към компонентите на собствените мембрани на ставите, също така е важно да се изключат инфекциозни причини (реактивен артрит може да възникне при инфекции на пикочно-половата система, туберкулоза и др. ).
Причината може да е отлагането на соли на пикочната киселина в тъканите на ставата, когато нейното отделяне е нарушено или образуването й е засилено. Това заболяване се нарича подагра, а възпалението в ставата се нарича подагрозен артрит.
Възпалителните болки в ставите се лекуват от ревматолог. За изключване или потвърждаване на ревматологични заболявания се предписват кръвни изследвания, ако е необходимо, се извършва ултразвук или ЯМР на засегнатата област. Лечението на ревматологичните заболявания е предимно медикаментозно. Важно е лекарствата да се избират индивидуално, да се титрува дозата, пациентът трябва да се наблюдава от лекар, а не да се вземат независими решения за терапия. За подпомагане на основното лечение могат да се използват противоотечна и противовъзпалителна физиотерапия, противовъзпалителни блокади. Не се препоръчват загряващи процедури, компреси и мехлеми със загряващ ефект.
Често пациентите се обръщат към специалисти като травматолог или невролог. И вие, и лекарят трябва да бъдете предупредени от симптоми като сутрешна скованост в ставата, нощна и сутрешна болка, подуване и зачервяване без анамнеза за травма, треска с неизвестен произход, обща слабост. Такива оплаквания трябва да са причина за назначаване на консултация с ревматолог.
Понякога възпалението в колянната става е причинено от претоварване или увреждане на нейните структури, например след нараняване на менискуса може да се образува възпалителен излив, а бурситът в областта на пачия крак може да бъде причинен от спортист, който тренира продължително време. Бурсит на препателарната бурса може да се появи след директен удар в коляното. Такова възпаление се лекува от травматолог-ортопед.
Важно е да се изключат онкологичните заболявания, злокачествените неоплазми на костите също често се нарушават през нощта. Ако се подозира неоплазма в костта, се предписва компютърна томография на колянната става, това изследване показва структурата на костите и разкрива разрушаването на костта от тумора.
Някои инфекциозни заболявания, като например хепатит, могат да причинят ставен синдром. В такива ситуации е необходимо лечение на основното заболяване от онколог или инфекционист.
невропатична болка
Това не е най-често срещаният вид болка в коляното, но е важно да сте наясно с това. Колянната става получава своята инервация от нервите на лумбалния сплит (образува се от нервни коренчета, които се простират от гръбначния мозък в лумбалния гръбначен стълб). На нивото на третия и четвъртия лумбален прешлен (L3-L4) се отклоняват нервните корени, които отиват до коляното и когато са притиснати от херния или остеофити на междупрешленната става, може да се появи болка от стрелящ и парещ характер. възниква по всяко време, независимо от натоварването и може да се излъчва към бедрото, долната част на гърба или долната част на гърба.
При този симптом местните медицински процедури и болкоуспокояващите често са неефективни. За потвърждаване на диагнозата е необходимо да се консултирате с невролог и да направите ЯМР на лумбосакралния гръбначен стълб. Лечението ще бъде премахване на причината за компресия на нервния корен.
Важно е прегледът на лекаря и събирането на анамнеза, а не само находките от снимките, да играят основна роля в диагнозата. Не винаги промените в рентгеновите лъчи, ЯМР, ултразвука са причина за болка. Преди да извършите каквито и да е процедури и да вземете лекарства, опитайте се да разберете какво точно лекарят иска да излекува, не се колебайте да задавате въпроси относно вашата диагноза и лечение. Възстановяването не винаги изисква скъпи инжекции и процедури.
Здравите коленни стави ви позволяват да запазите младостта, да се занимавате с любимия си спорт и да живеете пълноценен живот.Погрижете се за коленете си!













































